近年では医学の進歩に伴い、不可能と思われていた症状や、失われた体の機能を取り戻す先端医療が現実のものになりつつあります。その中心的な役割を果たすものとして最も注目を集めているのが再生医療です。
従来の医療の限界を超え、私たちに大きな恩恵をもたらす再生医療の現在はどうなっているのか。その概要や今後の展望などを見ていきましょう。
目次
再生医療とは
再生医療とは、細胞や遺伝子などを活用して、機能や形状を失った組織や臓器を再生させる医療技術です。
PMDA(独立行政法人医薬品医療機器総合機構)では、
- 以下に掲げる製品であって政令で定めるもの
- 人又は動物の細胞に培養等の加工を施したもので
- 身体の構造・機能の再建・修復・形成するもの
- 疾病の治療・予防を目的として使用するもの
- 遺伝子治療を目的として、人の細胞に導入して使用するもの
- 人又は動物の細胞に培養等の加工を施したもので
を再生医療等製品と定義しています。
つまり再生医療は、ケガ、病気を投薬や手術などで治すのではなく、培養した細胞などを体内に入れる、遺伝子を修復するなどの方法で、体の損傷した部分を作り直す治療方法です。
再生医療は21世紀初頭から確立し始めた新しい医療手段であり、それまでの医療とは概念や仕組み、ルール、生命倫理などさまざまな点で異なります。
再生医療の現状
再生医療は世界中で研究や実用化が活発に進められており、2022年初頭の時点でも再生医療・細胞治療は836件の製品が開発されています。これらの製品開発の大半はアメリカやヨーロッパで行われていますが、近年では中国の躍進も目立ちます。
一方、日本は世界に先駆けて再生医療推進のための法律を制定するなど、技術面でも制度面でも再生医療の先進国ではあるものの、製品開発件数では再生医療・細胞治療で56件にとどまっています。
そして2025年9月現在の時点でも、厚生労働省の承認を得ている再生医療等製品は21種類に限られており、いまだ実用化の面では大半が確認中の段階です。
再生医療の基礎知識
では、具体的に再生医療とはどのようなことを行うのでしょうか。
前述のように再生医療等製品は細胞加工製品と遺伝子治療用製品の2つに分類され、用途や目的に応じて以下のような製品を使用して治療を行います。
細胞加工製品
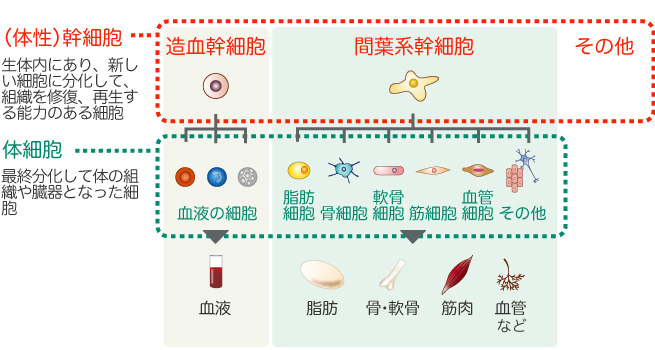
細胞加工製品による再生医療では、幹細胞の使用が基本となります。
幹細胞とは、個別の機能に分化する前の状態で、体の組織を保つために細胞を再生し補充する能力を持った細胞です。幹細胞は
- 分化能=体を構成するさまざまな細胞を作り出す能力
- 自己複製能=自分と同じ能力を持つ細胞に分裂できる能力
という2つの性質を備えており、
- 組織幹細胞:皮膚や血液のような決まった組織や臓器を形成する幹細胞
- 多能性幹細胞:体の細胞どの組織の細胞でも作ることができる幹細胞
の2種類があります。
再生医療に使われる多能性幹細胞はさらに、ES細胞、iPS細胞、間葉系幹細胞の3種類があります。
ES細胞(胚性幹細胞)
ES細胞は、胚(受精卵が分裂した100個ほどの細胞の塊)の内側の細胞を取り出して培養したものです。多様性を保ったまま増殖し、培養条件を変えることでさまざまな細胞や組織に分化できますが、他人の受精卵から作られた細胞を使うと拒絶反応が起きてしまうことや、生命の源である胚を壊して作ることへの生命倫理の問題があります。
iPS細胞
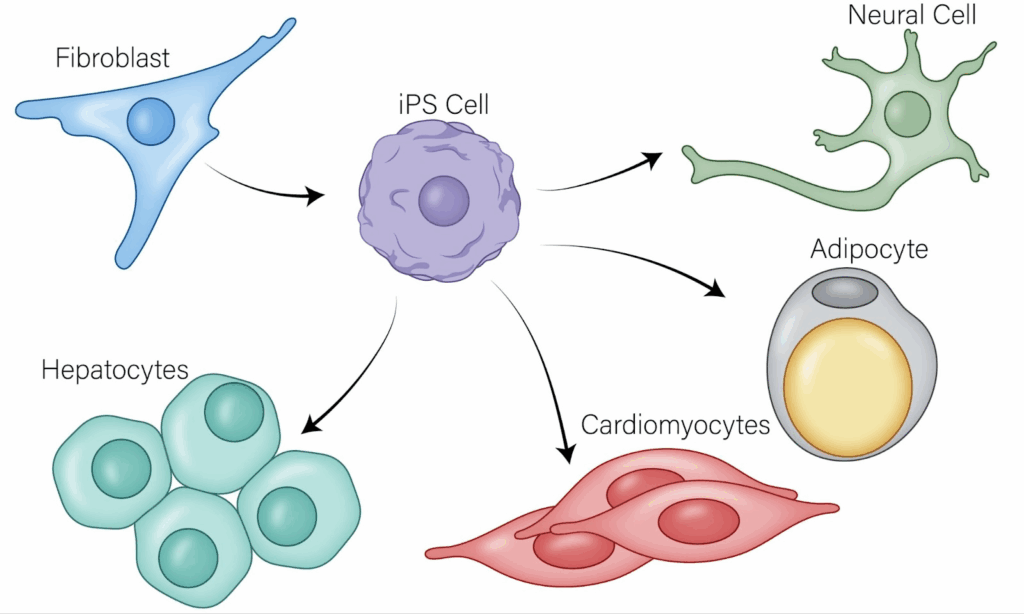
iPS細胞とは、普通の細胞をもとに人工的に作られた多能性幹細胞です。
iPS細胞は成熟した細胞に特定の因子を導入することで、多能性を保ったままES細胞と同じくらい若い状態を作り出し、そこからさまざまな組織に分化する能力を持つように作り変えられます。そのため、受精卵から作るという倫理的な問題もありません。
2007年に京都大学・山中伸弥教授らによって世界で初めてヒトiPS細胞の作製に成功して以降、より安全で高品質な再生医療等製品の開発が進められています。
間葉系幹細胞
間葉系幹細胞は、受精卵から初期胚を経て、中胚葉から骨や筋肉、血液などに分化する幹細胞で、成人の骨髄、脂肪組織などから比較的簡単に得ることができます。
長年の研究によって、骨芽細胞、脂肪細胞、筋細胞、軟骨細胞以外にも、内臓組織や神経などの細胞にも分化する能力を持つこと、免疫抑制作用や腫瘍に集積する性質があることがわかっています。そのため近年では、
- 移植後の炎症や拒絶の防止、がんの遺伝子治療薬の運び屋として利用する研究
- 足場の形成による3次元の人工臓器や組織の形成
- 細胞を分化させて作った軟骨細胞シートによる軟骨損傷の治療が実用化、健康保険も適用
など、組織エンジニアリングの分野で利用研究や実用化が進んでいます。
遺伝子治療用製品
一方の遺伝子治療には、遺伝子を人の体内に直接投与する体内(in vivo)遺伝子治療法と、遺伝子を導入した細胞を人の体内に投与する体外(ex vivo)遺伝子治療法とがあります。
このうち遺伝子治療製品に該当するのはin vivo遺伝子治療製品のみです。
in vivo遺伝子治療製品で知られているものには、ウイルスベクターを一回静脈投与するだけで運動ニューロンの細胞死を防いで脊髄性筋萎縮症を治療するゾルゲンスマや、がん細胞の中だけで増殖し、最終的にがん細胞を壊す腫瘍溶解性ウイルスなどがあります。
治療方法
再生医療ではこれらの再生医療等製品を用い、
- 組織移植:細胞から人工的に作られた組織を体内に移植
- 細胞移植:間葉系幹細胞を移植する。脊椎損傷などでダメージを受けた神経細胞を修復する目的などのケースがある
- ex vivo遺伝子治療:遺伝子を導入した細胞を人の体内に投与する治療方法。最も知られているのがCAR-T療法(T細胞をがん患者から採取し、遺伝子を導入して強化したT細胞を患者の体内に戻す治療法)
といった方法で治療を行います。現在、CAR-T療法は実用化され、細胞移植も一部製品化されていますが、組織移植については実現にはまだ時間がかかります。
再生医療の分類
次に、実際に行われる再生医療にはどのようなものがあるかについて見ていきましょう。
再生医療の現場では、病理生理学の観点や「再生医療等の安全性の確保等に関する法律」に基づき、以下の3種類に分類されます。(調査報告件数は全て2023年7月時点)
第一種再生医療等
第一種再生医療等は、これまでヒトに実施されたことが極めて少なく、高いリスクが想定される医療です。
該当するのは主にES細胞・iPS細胞や他人の幹細胞を利用する治療であり、現在日本で行われているのは全て、内分泌代謝関連のインスリン依存性糖尿病に対する同種膵島移植の7件だけです。
この治療法は、大都市圏の特定機能病院かつ臨床研究中核病院に該当する医療機関のみで実施されています。
第二種再生医療等
第二種再生医療等は、患者自身の体性幹細胞などを用いてすでにヒトに実施されている、中リスクの再生医療です。
現在国内で行われている治療としては
- 運動器に関する治療:変形性関節症や脊髄損傷などへの幹細胞治療(691件)
- アトピー性皮膚炎や挫創瘢痕・皮膚の加齢性変化などへの幹細胞治療(254件)
- その他慢性疼痛に対する幹細胞治療(137件)
など1,416件に上っており、秋田県を除く全国の特定機能病院や大学病院、診療所などで実施されています。
第三種再生医療等
現在、最も身近に行われている再生医療がこの第三種再生医療等です。この治療はもともと細胞が持っている機能を利用するため、体細胞を加工するリスクが低いと想定されます。
第三種再生医療等は
- 顎顔面口腔領域の骨・軟部組織の再生や口腔インプラントなどの治療(1,647件)
- 難治性皮膚潰瘍・皮膚組織の再生や毛髪発育・美容療法に対する治療(925件)
など、美容や歯科、整形外科の分野での利用が多いものの、悪性腫瘍に対する免疫機能に関する治療も848件実施されています。
治療のリスクが低いこともあり、全国の第一種再生医療等を扱う大規模な医療機関から地方の診療所まで、全国幅広い医療機関で行われています。
再生医療が注目されている背景
現在、再生医療への注目が高まっている背景には、20世紀後半からの分子生物学の確立や、その後の革新的な研究の成果を受けた、新しい医療への期待などがあります。
生命科学研究の発展
再生医療の誕生と発展の背景には、生命科学研究の飛躍的な発展があります。
20世紀後半は、タンパク質研究の完成によって分子の仕組みが明らかになっていく時代でした。そこから生命科学の研究はさらに進歩をとげ、
- 1953年:DNAの構造解明で遺伝子研究の時代に突入
- バイオテクノロジー技術の発展とヒトゲノムの解読終了
- 1998年:アメリカでヒト胚ES細胞の分離成功
などの分子生物学に基づいた生命科学の発展が、再生医療の発展に拍車をかけます。
こうした流れを受け、1999年には日本でも「ミレニアムプロジェクト」の一環として再生医療に多額の予算が計上され、実用化への道筋がつけられていきました。
根本治療への期待
医療技術の進歩に伴い、より根本的な治療法が求められるようになってきたことも、再生医療への期待の高まりにつながっています。
それまでの慢性的な臓器機能不全疾患に対しては、人工移植か人工臓器による治療しか有効な方法がありませんでした。しかし、臓器移植には拒絶反応や免疫抑制の問題、ドナーの不足という問題を抱えており、人工臓器も生体機能の代替性や適合性が課題でした。
こうした問題をクリアする手段として注目されるようになったのが再生医療です。
iPS細胞によるノーベル賞の受賞

日本で再生医療に注目が集まるきっかけとなったのが、世界で初めてiPS細胞の作成に成功した京都大学・山中伸弥教授による2012年のノーベル医学生理学賞の受賞です。
これを契機として日本は世界に先駆けて再生医療の法的枠組みを整備し、2013年には再生医療3法
- 再生医療を国民が迅速かつ安全に受けられるようにするための施策の総合的な推進に関する法律
- 薬事法等の一部改正
- 再生医療等の安全性の確保等に関する法律
を成立させます。以後、日本はiPS細胞の実用化、普及化を進めながら間葉系幹細胞を用いた製品化も行うなど、再生医療分野の先進国になっていきました。
再生医療のメリット
再生医療は、これまでの治療法(薬物療法や手術など)では十分な改善が見られない症状や疾患に対し、新しい医療をもたらすことが期待されています。
それ以外にも、再生医療には従来の治療法で見られたさまざまな課題を解決できるメリットがあります。
メリット①自然の治癒力を引き出し安全性が高い
再生医療は患者自身の細胞や組織を使って治療を行うため、ドナーとの不適合による拒絶反応やアレルギーが少なく、安全性が高いというメリットがあります。
そのため、
- 外科的治療より体への負担が少なく治療後の回復も早まる
- 化学物質や人工材料の使用が少なく、化学療法や薬剤治療の副作用を回避できる
- 免疫抑制剤が不要になる
- 自然な治癒力を引き出して修復や再生を促進させられる
などの効果が期待できます。再生医療は研究や臨床試験で安全性の確認や厳しい審査をクリアして提供され、治療方法や細胞培養などが適切に管理されているため、リスクへの対応も容易です。
メリット②多様な疾患に適用できる
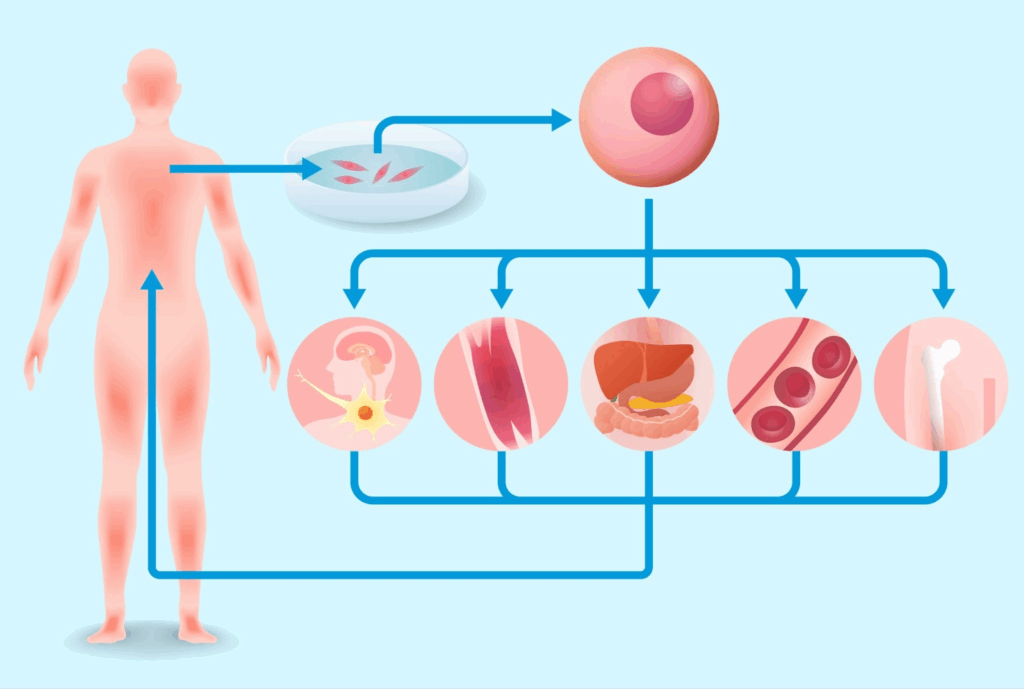
再生医療で使われる幹細胞や遺伝子治療を施した細胞は、さまざまな組織に分化させることで多様な疾患に適用が可能になります。現在行われているものだけでも
- 整形外科:自己細胞を用いた骨や軟骨の再生
- 美容:幹細胞治療を用いた肌の若返りや脱毛治療、しわやたるみの改善
- 心筋の再生:心筋梗塞や閉塞性動脈硬化症など、心筋の修復に幹細胞を用いる治療が進んでいる
- 神経系の疾患:脊椎損傷などに対する神経細胞の移植治療
などがあり、歯や骨、皮膚、毛髪から心筋、神経まで、さまざまな組織の再生や治療を可能にしてきました。現在は網膜の再生や各種臓器の再生技術の研究が進んでおり、これまで治療が難しかった疾患の治療ができるようになることも期待されています。
メリット③根本的な治癒が期待できる
再生医療のメリットには、疾患の根本的な治癒が期待できるという点があります。
投薬や抗生物質、外科手術などによる従来の治療では、治るのはその時限りで、病気によっては効果が長期的に続かずに再発するケースも少なくありません。
これを再生医療によって組織レベルから働きかけて治療することができれば、病気を根本原因から治すことが可能になります。
将来的にがん細胞を完全に破壊できるような細胞や遺伝子を使った治療が実用化されれば、がんの転移や再発に怯える必要がなくなるかもしれません。
再生医療のデメリット・課題

多方面から熱い期待を寄せられている再生医療ですが、実施に当たってのデメリットや克服すべき課題も少なくありません。
デメリット・課題①コストと安全性や品質の確保
現時点での再生医療の大きな課題はコストや品質の問題です。
特にコスト面では、細胞培養は人の手に頼る部分が多いため、人件費や維持管理費など大きなコストがかかります。また治療に使う幹細胞は自己の体細胞を使うため
- 大量生産ができない
- 個人差もあるため品質規格を一律にしにくい
- 産官学による品質や安全性の判断基準が定まっていない
など、コスト削減や品質維持への課題は山積みです。
再生医療の普及には製品の製造コスト削減は不可欠であり、細胞培養の機械化やAIの活用などの解決策が模索されています。
デメリット・課題②細胞搬送技術
再生医療に必要な細胞を培養する際の搬送技術も、再生医療の実用化に向けたハードルのひとつです。細胞を培養するには採取した細胞を培養する施設・機関へ送らなければならず、培養された加工細胞は再び病院に送られて患者に投与されます。
つまり細胞を2回搬送する必要があるのですが、再生医療で使う細胞は生きているため、
- 搬送時の温度管理(37℃以下)
- 搬送時の継続的な振動や強い衝撃
などの要素は生育条件に大きく影響を与えます。また細胞ごとに用途や個人差もさまざまであり、単に低温にすればいいというわけでもありません。そのため個体差に応じて精密に制御できる搬送・保管技術の研究がすすめられています。
デメリット・課題③グローバル基準との隔たり

技術力の高い日本ですが、グローバル展開への対応は十分とは言えません。国内で承認されている再生医療等製品の多くはアメリカに開発企業や創薬の起源がある一方、日本起源の製品が国外で承認を受けたものはありません。
その背景には
- 治療に外科的手技を伴う製品は環境や技術が異なる海外ではハードルが高い
- 国内規制がグローバル規制基準を満たしていない
- 再生医療等製品に適した薬価制度が未整備でビジネスを成立させにくい
- 小規模な企業が多くグローバル展開への余力がない
などの、日本独自の環境やルール、規制が足かせとなっている実情があります。
今後日本起源の再生医療技術を世界に広めるためには、より積極的な国際標準化や規制緩和の推進、スタートアップ企業などへの開発・支援への投資の強化などが求められます。
デメリット・課題④自由診療の横行
現在の再生医療では、自由診療との兼ね合いも問題となっています。
再生医療の提供には、厚生労働省による安全性と治療効果に対する承認が必要です。
しかし、昨今メディアで取り上げられる再生治療の中には、国が承認する医療とは別の枠組みで提供され、医師の説明と患者の同意で実施される治療が多数あります。
これらの治療方法は適法ではあるもののほとんどは自由診療扱いとなり、
- 新規性が高い反面、国が安全性及び治療効果を承認したものではない
- 公的な健康保険の適用外で、治療の全額が自己負担するケースが多い
というデメリットが生じます。そのため、受診の際には医師からの説明を十分理解し、リスクを受け入れた上で治療を受けるようにしなくてはなりません。
再生医療の今後の展望
今後の再生医療については、2025年の時点で多くが治験段階へと進み、製造販売の承認や商用化に向けた取り組みが加速すると見込まれています。再生医療等製品の承認品目数が増えて医療現場での活用も拡大することで、再生医療普及が進み、市場も拡大すると期待されています。
iPS細胞の実用化が進む
今後最も期待されているのは、iPS細胞製品の本格的な実用化です。iPS細胞を使った研究は年々進歩をとげており、パーキンソン病への神経細胞移植、筋萎縮性側索硬化症(ALS)患者やアルツハイマー病患者への創薬治験などが進められてきました。
現在は、虚血性心疾患の治療のためにiPS細胞で作られた心筋シートの製造販売承認を目指して実用化が進められています。
今後はiPS細胞の安定的な作成と供給を行うために、日本人に多いHLA型のiPS細胞を作製しストックする計画も進んでいます。これが成功すれば、75名のiPS細胞で日本人の80%のHLA型に対応するiPS細胞が供給できる計算です。
臓器の再生技術が可能になる

iPS細胞の研究に伴い、人工的に臓器を再生する試みもなされています。
実験段階ではすでに、小さな肝臓や胆管・膵臓の機能を持つ多臓器を作成したという報告もありますが、現時点ではまだ体内で実際に機能する実物大の臓器の作成は困難です。
将来的にはAIや3Dプリンターなどの技術や新素材を活用することで、より安全に移植できる臓器の再生が期待されています。
治療可能な疾患が増えていく
iPS細胞由来の再生医療等製品が市場に投入されていくことで、容易に治療可能になる疾患がこれまで以上に増えていくことが見込まれます。今後市場での販売が想定される移植細胞としては、
- ドーパミン神経前駆細胞:パーキンソン病
- NKT細胞:再発・進行頭頸部がん
- 心筋細胞:虚血性心疾患に伴う重症心不全
- 細胞障害性T細胞:HPV16型陽性子宮頸がん
- NK細胞:卵巣がん
- 膵島細胞:重症I型糖尿病
などがありますが、その多くは現在も開発中です。現在すでに承認申請中の製品も含め、一刻も早い実用化が求められています。
再生医療とSDGs

再生医療の進化は、SDGs(持続可能な開発目標)の目標3「すべての人に健康と福祉を」の実現に大きく貢献してきます。再生医療によってそれまでの医療では難しかった難病を根本から治すことができるようになれば、より多くの人々を救うことができます。
また、事故やケガ、救命後の後遺症などによる身体の欠損を、自らの細胞で補うことができるようになれば、傷病者や高齢者にも高いQuality of Lifeをもたらすことができるようになるでしょう。
>>SDGsに関する詳しい記事はこちらから
まとめ
21世紀の幕開けとともに花開き、夢の医療として期待と注目を集めながら研究が進められてきた再生医療。さまざまな課題に直面しながらも世界各国で実用化が進み、少しずつ私たちの生活にも適用されるようになっています。
日本はiPS細胞という武器をアドバンテージに、世界をリードする立場であり続けてきました。そんな日本が将来も再生医療分野で存在感を発揮し続けられるかどうかは、今後の取り組みにかかっていると言えるでしょう。
参考文献・資料
再生医療について|再生医療ポータル
再生医療とは?|産総研マガジン
再生医療の分類、第一種・第二種・第三種とは、どのような違いがありますか? | 再生医療ポータル
絵とき再生医学入門 : 幹細胞の基礎知識から再生医療の実際までイッキにわかる! / 朝比奈欣治, 立野知世, 吉里勝利著. — 羊土社, 2004.
真の実臨床応用をめざした再生医療2023 : リバーストランスレーショナルリサーチのいまと産業化のための技術開発 / 梅澤明弘編集. — 羊土社, 2023. — (実験医学 ; 増刊 ; v. 41-no. 2 2023).
再生医療を受けることのメリット|ヒロクリニック
再生医療の現状と未来への期待|ヒロクリニック
再生医療とは?メリット・デメリットや期待できることを解説します | アエラスバイオコラムサイト
再生医療の未来について 令和4年 5月 第11次学術推進会議報告書
本邦における再生医療の実態に関する調査 阿部 育子, 當房 悦子, 千葉 由美 日本移植・再生医療看護学会誌 2024年18巻 p. 29-36
再生医療とは?日本の再生医療市場の現状および今後の展望を解説 | 再⽣医療の細胞ライブ輸送と培養デバイスならiP-TEC:株式会社サンプラテック
京都大学iPS細胞研究所 CiRA(サイラ)
図解再生医療工学 / 立石哲也, 田中順三編著. — 工業調査会, 2004.
遺伝子治療用製品とは? | レメディ・アンド・カンパニー株式会社
幹細胞を用いた自由診療について~日本再生医療学会より患者・市民の皆様へ
再生医療|再生医療認定医 Dr.植田康夫
創薬力向上に向けた今後の方策について ~国民の皆さまに最新の医療を迅速に届けるために~ 一般社団法人 再生医療イノベーションフォーラム
この記事を書いた人
shishido ライター
自転車、特にロードバイクを愛する図書館司書です。現在は大学図書館に勤務。農業系の学校ということで自然や環境に関心を持つようになりました。誰もが身近にSDGsについて考えたくなるような記事を書いていきたいと思います。
自転車、特にロードバイクを愛する図書館司書です。現在は大学図書館に勤務。農業系の学校ということで自然や環境に関心を持つようになりました。誰もが身近にSDGsについて考えたくなるような記事を書いていきたいと思います。