糖尿病は、私たちの暮らしの中ですでに耳なじみとなっている病名です。
今回のタイトルに「1型」が付くように、「2型」の糖尿病もあります。実は、よく言われるのは後者の「2型糖尿病」の方で、糖尿病全体の約95%を占めています。しかし残りの5%に当たる「1型糖尿病」は、2型とは全く異なる性質の病気です。
1型と2型の違いを始め、より深刻な1型の糖尿病について分かりやすく解説していきますので、是非一緒に考えていきましょう。
目次
1型糖尿病とは
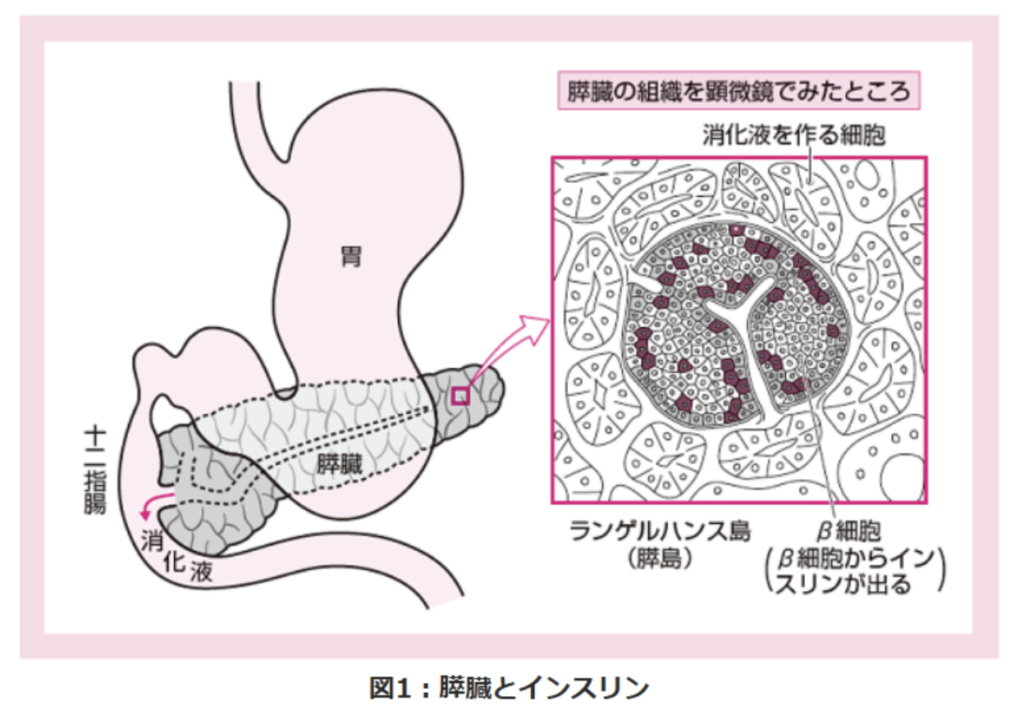
誰もが耳にする「糖尿病」には、実は1型と2型があります。ご存じのように「糖尿病」とは、膵臓からでるインスリンというホルモンが十分に働かないために、血液を流れるブドウ糖、所謂血糖が増えてしまう病気です。1型糖尿病とは、膵臓にあってインスリンの分泌を担っているβ細胞が破壊されてしまう病気です。近年発症が若年化し、2023年の統計結果では、患者数は約12万2,000人に上っています。
2型糖尿病との違い
1型と2型は、高血糖状態になってしまうことは同じですが、明確な違いもあります。
| 1 型 | 2 型 | |
|---|---|---|
| β細胞の急速な破壊により、インスリンが出なくなってしまう。 | 特徴 | 生活習慣病の1種とされ、インスリンが出にくくなったり、効きにくくなったりする。 |
| 若年層に多い | 発症年齢 | 中高年に多い |
| ・約12万2000人 ・日本では女性に多いが、欧米では同程度か男性に多い。 | 患者数 | ・約363万9000人 ・男性が多い。 |
糖尿病患者の95%は2型です。しかし特徴だけをを比較しても、1型の方がより急性的で深刻な状況と言えます。
世界的にみると
日本では明確な地域差は見られないのですが、世界的に見ると地域差が比較的はっきり見られます。
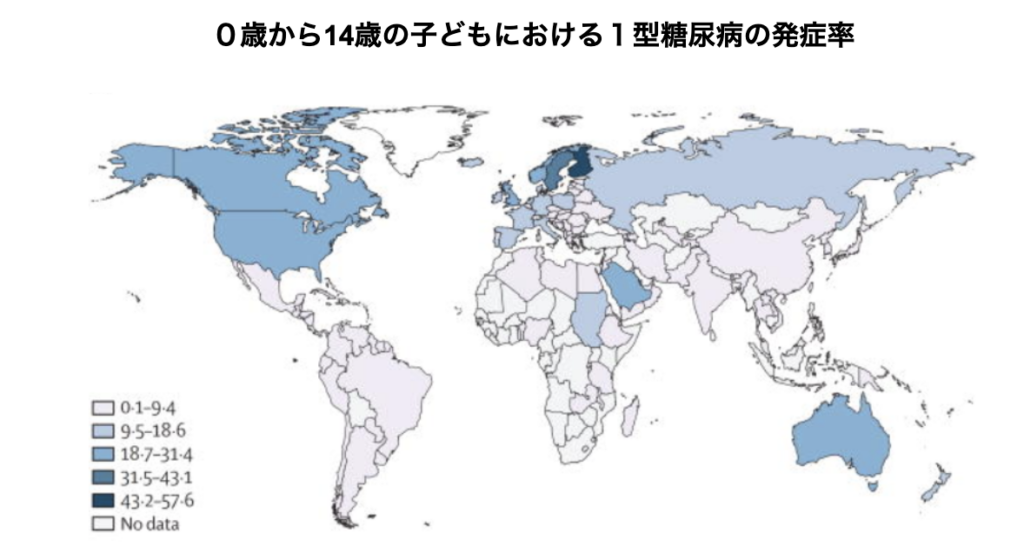
下のグラフでは、北欧諸国の発症率が最高領域にあることが分かりますが、フィンランドの隣国であるエストニアのそれは最低領域にあります。発症要因として自然環境も否定はできないもののそれだけではない要因があるようで、調査・研究が進められています。
0歳から14歳の子どもにおける1型糖尿病の発症率
症状や原因、治療法なども詳しくみていきましょう。
1型糖尿病の症状
1型糖尿病の症状を見ていきましょう。
インスリンの働き
インスリンは、血液内の糖分をエネルギーとして筋肉や脂肪に取り込んだり、必要以上に取り込まないようコントロールする働きをしています。そのおかげで私たちの血糖値は通常丁度良い範囲に保たれています。
インスリンが出ないと
そのインスリンが出ないと
- 血糖の上昇に伴い「浸透圧 ※ 利尿」が増え、余分ではない水分まで排出されるようになり脱水になる。
- エネルギーの蓄積がされなくなり、痩せていく
などの症状が現れます。
インスリンが全く出なくなった状態では、ケトン体が産出されます。ケトン体は、糖をエネルギー源として利用できなくなった場合に、その代わりのエネルギー源として脂肪から分解され血中に出される化合物ですが、過剰に出ると身体を酸性に傾けてしまいます。人間の体は本来弱酸性です。酸性状態が進むと昏睡や死に至る場合が出てきます。
※ 浸透圧:間に半透膜にある違う種類の液体の間に起こる互いに浸透しようとする圧力
進行のスピード
1型糖尿病がさらに深刻なのは、症状が突然起こることです。罹患する前の血糖値に異常は見られなかった、という患者さんがほとんどで、「少し疲れがたまっているかな?」「風邪かも・・・」などの症状から受診したところ、1型糖尿病の診断を受けた方が多くいます。
症状を分類する際、進行のスピードによって
- 劇症:最も急激に発症し、1週間前後でインスリン遺贈状態に至る
- 急性発症:数か月でインスリン依存状態になる。1型糖尿病では最も多い。
- 緩徐進行:半年から数年かけて進行する。2型糖尿病と間違われたり、発見が遅れることもある。
に分類されます。
1型糖尿病の原因
生活習慣が原因ではなければ、何が原因でインスリン分泌を担うβ細胞が破壊されてしまうのでしょう。まだ全貌が解明されてはいないのですが、近年研究も進み、分かってきたことが多くあるので、分かりやすく解説します。
免疫不全とβ細胞
1型糖尿病の原因のほとんどが自己免疫性とされています。
本来外敵から身体を守る働きをする免疫が、間違ってβ細胞を破壊してしまうのです。なぜ間違ってしまうのかは、はっきりしていませんが、ウィルス感染が関係しているのではないかとも言われています。
遺伝的要因
通常遺伝とは直接関連しません。
遺伝的要因も全くないとは言い切れないのですが、2型糖尿病に比べるとかなり関連は薄いと言われています。しかし疾患に対する感受性が高い遺伝子もあり、そのような遺伝子を持っている場合は、発症率は高くなります。
環境要因
気になるのは、前述のフィンランドの発症率の高さです。
北欧の国々の特徴は日照時間の短さです。日照時間が短いとビタミンDが活性化されないことはすでによく知られています。ビタミンDとの関連を調べる研究が現在進められています。
統計的には、原因の約90%が自己免疫性とされ、残りの原因及び原因不明が約10%となっています。明らかになっているのは、生活習慣が原因ではないという点です。
1型糖尿病の治療について
インスリンが出なくなってしまう1型糖尿病は、インスリンを補充することが不可欠となってきます。従って、治療法の中心は、インスリンをどのように補充するかということになります。具体的にみていきましょう。
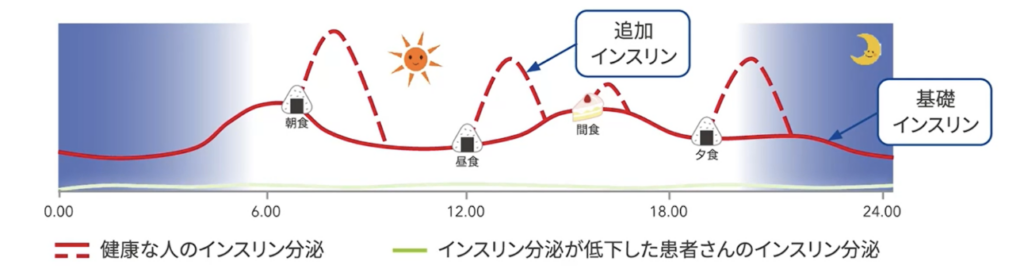
インスリンの基礎分泌と追加分泌
糖尿病に罹っていない場合、インスリン分泌には、1日を通して分泌される基礎分泌と、食事後に分泌される追加分泌があります。
1型糖尿病の場合、基礎分泌に対する持効型の補充と食事の際の即効型の補充が必要となります。
注入方法:注射療法とポンプ療法
注入の方法は主に注射療法とポンプ療法の2つです。
注射療法では、一般的にペン型の注入器でインスリン製剤を皮下に注射します。持効型インスリンを1日1〜2回、即効型を各食事の前に注射します。
ポンプ療法はチューブ状の器具を挿入し、手動やセンサー、コンピューターなどでインスリン注入のタイミングや量をコントロールする方法です。より安定した血糖コントロールが期待できます。
外科的治療法:移植手術
日本では稀ですが、膵臓や膵島(ランゲルハンス島) ※ を手術で移植する方法があります。
成功すれば、再び正常にインスリンを作ることができるようになり、インスリンの注入はなくなります。しかし、他人(ドナー)からの臓器移植であるため、拒絶反応を抑えるための治療が必要となります。
食事療法・運動療法
インスリン注入が必須とは言え、好ましい食事・運動習慣は糖尿病対策の基本です。
食事療法においては炭水化物の摂取をコントロールするカーボンカウント法が主流となっています。
また適度な運動は身体の新陳代謝を促し、血液内の中性脂肪やコレステロールを適正に保ち、血圧を安定させます。ストレスの解消にも役立ちます。
正しい生活習慣は、インスリン注入量をできるだけ抑えたり、効きやすくしたりするために効果的です。また合併症を防ぐ体質・体力を備えるためにも有効です。
合併症について
どの治療法をとるにしても、血糖のコントロールを厳格に行えるかどうかが大事です。専門医との定期的な相談で合併症を防ぐよう心がける必要があります。自己判断で血糖コントロールを間違えたり怠ったりした場合、次のような深刻な合併症を引き起こす可能性があります。
| 部位 | 疾 病 | 結 果 |
|---|---|---|
| 目 | 糖尿病網膜症 | 失明など |
| 腎 臓 | 糖尿病腎症 | 透析など |
| 神 経 | 糖尿病神経障害 | 足の切断など |
| その他 | 動脈硬化、癌、認知症など |
恐ろしい結果に繋がりかねない病気ですが、信頼できる主治医と連携し、しっかり血糖コントロールする治療を行って合併症を防ぎ、糖尿病ではない人と同じような日常生活を送れている人も多くいます。
1型糖尿病に関してよくある疑問
1型糖尿病の基本的なことを解説してきました。ここからは、1型糖尿病に関してよくある疑問にお答えしていきます。
完治する?
寛解を目指して
1型糖尿病は完治する治療法は確立されていません。しかし、罹患したものの血糖値が正常値近くまで改善し、薬が不要またはほとんど必要ない状態=寛解になる人がいます。現在の治療目標は、完全寛解を目指すことです。
完治の可能性は?
近年世界的に注目を集めているのが、iPS細胞の活用です。
2021年には世界で初めて、患者自身のiPS細胞から膵島細胞を育てて移植し、数十日でインスリン注入が必要なくなり、予後も正常な血糖値を保っている、という症例が報告されました。
外科治療による移植手術では拒絶反応のリスクが大きかったのですが、この方法は患者自身の細胞を使っているため、そのリクスが非常に低く安全になります。今後はこのような再生医療がより多くの患者に拡大されることが期待されます。
寿命は?
糖尿病全体では、一般的な日本人の寿命とほぼ変わりない程度に至っています。1型糖尿病患者の場合は、医療技術の向上の進歩により徐々に高まってきているものの、まだ1型糖尿病や糖尿病でない方々との差が10年程あります。
1型糖尿病の寿命だけを見てみると、20年前に比べ確実に伸びています。しかし日本人全体の平均寿命が伸びているので、差はまだ10年程度あると考えられます。
公表している有名人はいる?
1型糖尿病の診断を受けながら、様々な分野で活躍している人がいます。スポーツ選手が少なくないことも嬉しい結果です。
元阪神タイガース投手:岩田稔選手
岩田稔選手は、2021年に引退するまで、阪神タイガースの投手として活躍するばかりでなく、WBCの日本代表にも選出されるなど、第一線で活躍したプロ野球選手です。
岩田選手が発病したのは高校2年の時でした。高校卒業後には社会人野球に進む予定でしたが取消されたり、プロになっても1日4回のインスリン注射を打ちながら活躍を続けました。
引退後も著作や講演で、前向きに受け止める気持を、同じ病気を持っている人々に発信し続けています。2021年には糖尿病学会からその活動に対して「ガリクソン賞」を受けています。
元メジャーリーガー・読売ジャイアンツ選手:ビル・ガリクソン選手
岩田選手が受賞した「ガリクソン賞」の名前の由来となった選手です。
ビル・ガリクソン選手は、1977年からメジャーリーグで活躍したのち、1988・1989年の2年間日本の読売ジャイアンツにも在籍した投手です。
当時、日本ではまだ1型糖尿病でプロスポーツどころか、激しい運動をすることなど無理と考えられていました。そのようなイメージを持つ人々に、インスリンを打ちながら登板する姿は印象的でした。
その姿が1型糖尿病の認知度を高め、患者を前向きに励ますとして、彼の引退後の1998年、日本糖尿学会は彼の名前を冠した「ガリクソン賞」を制定したのです。
ガリクソン賞は、スポーツ選手ばかりでなく、文化、科学、芸術で活躍した1型糖尿病患者やサポートスタッフにも授与されています。
受賞者一覧はこちらから
1型糖尿病とSDGs
1型糖尿病はSDGsの17の目標の中のいくつもに関わっています。その中で特に関わりが深いのは、
- SDGs目標3「すべての人に健康と福祉を」
- SDGs目標9「産業と技術革新の基盤をつくろう」
- SDGs目標17「パートナーシップで目標を達成しよう」
です。
今最も期待されているのが、iPSによる再生医療であることは前章でお話しした通りです。まず、それに最も関わりの深い SDGs目標「産業と技術革新の基盤をつくろう」についてお話ししましょう。
SDGs目標9「産業と技術革新の基盤をつくろう」との関わり
SDGs目標9は、「レジリエントなインフラを構築し、だれもが参画できる持続可能な産業化を促進し、イノベーションを推進する」ことを目指すものです。
iPS細胞は、2006年に山中伸弥氏と京都大学の研究グループによって初めて作られた人工多能性幹細胞です。1型糖尿病ばかりでなく、多くの疾病治療に活用できるまさに「レジリエント(弾力的な)」再生医療技術です。山中氏は2012年にノーベル生理学・医学賞を受賞しましたが、この技術が広まることをめざしてライセンスの無償化などを主張してきました。これは「イノベーションを推進する」姿と言えるのではないでしょうか。その後20年の時をかけて、次々に臨床現場での成果に結びついています。山中氏と医療現場の取り組みは、持続可能な医療を促進しています。
SDGs目標3「すべての人に健康と福祉を」との関わり
この再生医療技術の推進は、「一生つきあう病気」と覚悟していた患者さんご本人はもちろんのこと、そのご家族や関係者、また健康な人も含め「すべての人に」希望をもたらすことになるでしょう。
SDGs目標17「パートナーシップで目標を達成しよう」との関わり
日本発の再生医療技術は、山中氏がノーベル賞を受書したことにより進化のスピードを早めました。世界中の医療関係者がこの技術の実証を行ったことでさらに加速し、支援する民間企業も増えてきました。
罹患していない健康な方でも、この病気について正しい知識を身につけ、研究・実証を続ける方々を応援することで、パートナーシップを発揮することができるのではないでしょうか。
>>SDGsに関する詳しい記事はこちらから
まとめ
1型糖尿病について、症状や原因、治療法などを解説しました。よくある疑問にもお答えし、SDGsとの関わりもまとめました。
再生医療は「患者やご家族ばかりでなく、すべての人に希望をもたらす」とお話ししました。費用などまだ解決すべき点は残されていますが、私たちがこの病気について正確な認識をし、正しい方向で努力している医療を応援することで、さらに進化が加速するにちがいありません。
正しい知識は幸せに生きるための強力な手段であり技法でもあります。患者さんはよく主治医と相談し、罹患していない方でも、生活習慣をできる範囲で見直す・改善することで「患者数を増やさない」ことに貢献します。
この記事がそんな方々のお役に立てば幸いです。
<参考資料・文献>
*1)1型糖尿病と
1型糖尿病 – PMC 2011年
糖尿病で治療を受けている総患者数は、552万3,000人 令和5年(2023)「患者調査の概況」より | 生活習慣病の調査・統計 | 日本生活習慣病予防協会
糖尿病とは | 糖尿病情報センター
1型糖尿病 | 糖尿病情報センター
*2)1型糖尿病の症状
糖尿病ってどんな病気?|一般社団法人日本糖尿病学会
ユビー病気のQ\&A
*3)1型糖尿病の原因
1型糖尿病|一般の皆様へ|日本内分泌学会
1型糖尿病ってどんな病気?(糖尿病情報センター)
1型糖尿病とは(日本IDDネットワーク)
1型糖尿病はなぜ起こる?「生活習慣病」ではない1型糖尿病の原因とは | メディカルノート
*4)1型糖尿病の治療
1型糖尿病の治療について | 糖尿病情報センター
【製品使用者向け】はじめてみよう!インスリンポンプ クイックセット版(動画)|ミニメド™780Gシステムの使い方|メドトロニック
1型糖尿病治療の新しい展開 | KOMPAS(慶応義塾大学病院)
1型糖尿病は長生きできる?平均寿命のデータと健康寿命を延ばすための合併症管理 – 神戸きしだクリニック(神戸市中央区)
*5)1型糖尿病に関してよくある疑問
【1型糖尿病】1型糖尿病が“治る”可能性 | 再生医療 みなとみらい麻の葉クリニック
1型糖尿病の寿命はどのくらい?症状や治療方法も詳しく解説 | メディカルドック
糖尿病は治る?治らない?寛解の可能性とステージ別症状・寿命を解説 | 小田クリニック新宿【公式】|内視鏡検査 人間ドック
日本糖尿病学会誌第67巻第2号
岩田稔プロフィール|株式会社Family Design M/岩田稔 オフィシャルサイト
岩田 稔 プロフィール|講演依頼・講師派遣のシステムブレーン
1型糖尿病と闘う日本の有名人:困難を乗り越えた経験と普及活動 – 1型糖尿病日記
ビル・ガリクソン | 野球コラム – 週刊ベースボールONLINE
ビル・ガリクソン – Wikipedia
*6)1型糖尿病とSDGs
SDGs:蟹江憲史(中公新書)
人工多能性幹細胞 – Wikipedia
この記事を書いた人
くりきんとん ライター
教師・介護士を経た、古希間近のバァちゃん新米ライターです。大好きなのはお酒と旅。いくつになっても視野を広めていきたいです。
教師・介護士を経た、古希間近のバァちゃん新米ライターです。大好きなのはお酒と旅。いくつになっても視野を広めていきたいです。