
「人見知り」や「恥ずかしがりや」、「内弁慶」といった子どもの性格や様子を表す言葉を耳にします。しかし場面緘黙症についてはいかがでしょう?
場面緘黙症は、周囲から見た様子は「人見知り」などと似ているのですが、刺激に対して高反応を示す抑制気質を持つ子どもに現れやすい発達障害の1つです。
なぜ「障害」なのか、症状やその理由・原因について詳しく解説し、実際の治療法もご紹介します。是非一緒に考えていきましょう。
目次
場面緘黙症とは?読み方は?

まずは「緘黙」という言葉について理解を深めましょう。
「緘黙」とは、話すことができる能力があるにもかかわらず、ある場面で話さない・話せない状態を指します。一般的には「かんもく」と読み、「黙っていること」や「沈黙していること」を意味します。
緘黙には、すべての場面で話さない「全緘黙」と、特定の場面でのみ話せなくなる「選択性緘黙」があります。場面緘黙症(ばめんかんもくしょう)は後者にあたり、家庭では自然に話せるものの、園や学校など一定の社会的状況になると話せなくなる状態です。
英語では「Selective Mutism(セレクティブ・ミューティズム)」と呼ばれ、その頭文字「M」で略されることもあります。
そして「緘黙症」とは
- 本人の言語知識や能力に関わらない。
- 話せない状況が1か月以上続く。
- 社会的に不都合を生じさせている。
このような症状を言います。
場面緘黙症は、DSM-5および世界保健機関の診断基準によると、不安症群に分類される精神障害の一つとされています。つまり「不安症の一種」であり、不安や緊張が強い特定の場面で話せなくなる状態が1か月以上続き、社会生活や学習などの場面で支障をきたす場合に診断の目安となります。
2024年以降の日本国内の解説や専門家向けリソースでは、場面緘黙を「不安障害/不安症」に位置づけ、ASDや他の発達障害と併存しやすい状態として整理する記述が増えています。
場面緘黙症は大人も発症する?治る?
場面緘黙症は主に子どもに見られる症状として知られていますが、大人にも症状が残るケースや、成人してから初めて発症するように見える場合もあります。実際には、子どもの頃に場面緘黙症だった人が十分に治らないまま成長し、社会生活に不安や困難を抱え続けているケースが多いとされています。
大人の場面緘黙症は「単なる人見知り」や「内向的な性格」と誤解されやすく、適切な支援につながりにくいのが現状です。しかし、治療やサポートによって改善する可能性は十分にあります。心理療法(認知行動療法など)やカウンセリング、不安への対処スキルを身につける訓練などが有効とされ、本人の状況に応じたアプローチが重要です。
大人になっても「治らない」わけではなく、適切な理解と支援によって症状の改善は十分期待できます。
| 家では話せても学校ではだんまり…… しゃべりたくてもしゃべれない「場面緘黙」(社会福祉法人恩賜財団済生会) 場面緘黙症とは(日本場面緘黙研究会) かんもくネット DSM-5解説(2021年以降の日本語版解説資料) 世界保健機関(WHO)の精神障害診断基準 ICD-10/ICD-11 に関する解説 |
場面緘黙症が治ったきっかけ
場面緘黙症が治ったきっかけは人それぞれですが、多くの人が治ったきっかけとして挙げた出来事を5つ紹介します。
信頼できる大人や先生との関係が築けたこと
場面緘黙症の子どもにとって、「この人なら話しても大丈夫」と思える大人の存在は非常に大きな安心材料となります。信頼できる先生や保育士との関係が築けると、その人との間では少しずつ言葉が出るようになることがあります。
そしてその経験が「話しても大丈夫なんだ」という自信へとつながり、他の場面にも徐々に広がっていくことがあります。無理に話させようとせず、受け止めてくれる大人の存在が、症状の改善を後押しする大きなきっかけとなります。
クラス替えや進学など、環境が大きく変わったこと
場面緘黙症は「この人たちの前では話せない」という環境や人間関係の固定化が影響する場合があります。そのため、クラス替えや進学といった環境の変化が、話せなかった過去からのリセットとなり、改善のきっかけになることがあります。
新しい環境では最初から「話せない子」という印象を持たれにくいため、自分のペースで会話の幅を広げやすくなるのです。人間関係を一新できるタイミングが、症状の改善に大きく影響するケースは多く報告されています。
小さな成功体験を積み重ねて自信を得たこと
場面緘黙症の改善には、「できた!」という体験の積み重ねが重要です。たとえば、うなずいたり、頷きで返事ができたりといった些細な表現でも、周囲に受け入れられた経験が自信となり、次の一歩につながります。
その成功体験を積み重ねることで、「話すことが怖くない」「伝わる嬉しさ」を感じ、徐々に声が出せるようになる子もいます。プレッシャーをかけず、小さな進歩を認めてもらえる環境が、自然と子どもの意欲と自信を育てていきます。
カウンセリングや認知行動療法など専門的な支援を受けたこと
場面緘黙症は不安障害の一種とされており、専門家による支援が大きな改善の助けとなる場合があります。特に、認知行動療法(CBT)は、場面ごとの不安を少しずつ減らすアプローチとして効果的です。
段階的に話す練習をしたり、不安への捉え方を変える支援を受けたりすることで、話すことへの恐怖心が和らぎます。家庭や学校だけでは対応が難しいケースでも、心理士や医師などの専門家による介入があることで、改善の糸口が見えてくることがあります。
プレッシャーをかけず、見守る家族のサポートがあったこと
家族が「なぜ話さないの?」と責めたり焦ったりするのではなく、「今は話せないだけ」と理解し、温かく見守ることが、子どもにとって大きな安心感につながります。プレッシャーをかけず、子どものペースを尊重しながら応援する姿勢が、症状の改善を後押しします。
また、家庭でのコミュニケーションが安定していると、自己肯定感が育まれやすくなり、外の世界でも自信を持って行動できるようになります。家族の穏やかなサポートは、何よりも大きな力となります。
場面緘黙症で特定の場所で話せなくなる理由
ではどんな場面で話せなくなるのでしょう。場面と理由を整理していきましょう。
場面緘黙症の実態
現在の複数の調査や解説によると、場面緘黙症の出現率は幼児で約0.2〜0.5%程度、小学生で同程度かやや低い範囲とされています。日本国内では「1000人に2〜5人」や「小学校20クラスに1人程度」という割合が、現場の実感に近い数値として挙げられることもあります。
2024年以降の治療現場や研究報告では、欧米の0.7〜1%という報告よりもやや低く出る傾向があると整理されています。3歳前後は集団生活の機会がまだ限られているため、検診や保育園での観察でも発見が難しく、場面緘黙の発見が進学後に遅れるケースが多く報告されています。
成人期の出現者数は全体像として明確に把握されていませんが、幼少期の子どもよりは少ないとされています。一方で、幼少期に発症した場面緘默が十分に改善されず、成人期まで影響が続く可能性があることも指摘されています。
2024年以降の研究や教育現場の報告では、年齢を経るごとに自然に軽減する傾向があるケースもあれば、特に中学生以降に症状が悪化する例も約半数に見られる とされています。こうした報告から、幼児期〜小学校低学年で症状が固定化しないよう、早期に支援を始めることが重要視されています。
話せなくなる場所・環境・出来事
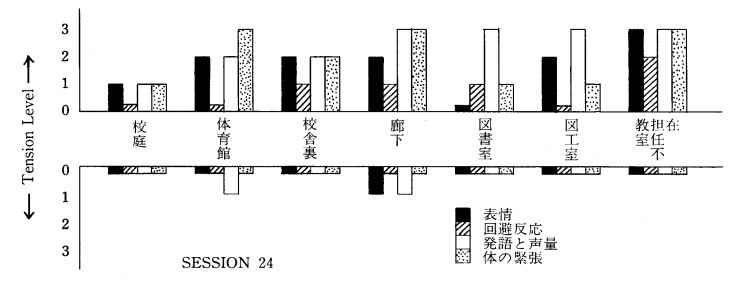
多くの場面緘黙症は、園・学校・職場など、多くの人と関わる場面で発症することがほとんどです。
しかし「特定の場面」とは、場所だけを言うわけではありません。
- 転校や引越しなどの急激な環境の変化
- いじめ、大けが、叱責をされたときなどのつらい出来事
のように、環境や経験がきっかけとなることも多くあります。
不安や緊張が高まる場所・環境・出来事に出会うと発症することが多くなっていると言えるでしょう。
場面緘黙症になる原因

場面緘黙は、単一の要因で発症するのではありません。どのような要因が考えられるのか探っていきます。
ベースとなる発症要因:抑制的気質
まず場面緘黙のある人に共通するのは、抑制的な気質です。
アメリカの心理学者ジェローム・ケーガン氏の研究によると、生後4か月の乳幼児期にすでに、刺激に対して高反応を示す抑制気質なタイプと、ほとんど反応を示さない非抑制的気質なタイプがあり、前者は将来内向的に、後者は外交的になる確率が高いといいます。つまり内向的か外向的かを分けるのは、刺激への反応性が基になっているということです。
どうしてそのような気質になるかというメカニズムは、脳の偏桃体が大きく関連すると考えられていますが、詳しくは分かっていません。しかし脳の損傷などの器質障害から来る症状でなく、改善の可能はあるとされています。
抑制的気質を持っている子供は、もともと刺激に対して敏感です。そのため、他の子供が反応を示さないような場面や状況にも強い反応を示すのです。そしてより多くの緊張や不安を感じてしまうのです。話さないことでその緊張・不安を回避しようとする自己防衛を発動していると考えられます。
出展・参考:Jerome Kagan – Wikipedia,場面緘黙症とは(日本場面緘黙研究会)
環境側の原因:最重要は「人」
緘黙症状を起こす最も重要な環境要因は「人」と考えられています。これは、物や建物、景色などよりずっと能動的に刺激を与えるからです。多くの人が、家族や親しい人より教師や上司などの言葉や態度に「圧」を感じるはずです。まして刺激に対して敏感な抑制気質の人には大きなストレスとなるに違いありません。
その他の要因としては、
- 音や臭いといった刺激
- 学習や仕事などの負荷
- 見通しが持てない状況
などが考えられます。
場面緘黙症は親が原因?親のせい?
現代では、場面緘黙症と家庭環境の関連はほとんどないことがわかってきました。親のしつけや甘やかしのせいではありません。
しかし虐待などの極端な場合、場面緘黙症を発症するという報告もあります。「人見知り」「恥ずかしがり屋」との違いは緘黙症状の期間と程度です。
「人見知り」や「恥ずかしがり屋」は慣れれば徐々に、子供によっては急速に話せるようになりますが、場面緘黙症は特定の場面での発話が全くない状態が1か月以上続きます。
出典・参考:場面緘黙Q&A 症状・原因・治療法について | NHK ハートネット
場面緘黙症の治療法
場面緘黙症は脳の器質的な障害ではなく、適切な治療を行えば改善が可能です。どんな治療法があるか見ていきましょう。
治療は必要か
場面緘黙症は、よい環境とよい出会い、そして本人の意欲・努力などのタイミングが合うと改善されるケースもあります。しかし、自然に治ることを期待して治療をしないと症状が悪化する場合があります。
症状が固定化するとどうなる?
まず、症状が固定されてしまった場合です。
大きくなればなるほどコミュニケーションの必要度と複雑さが増してきます。また、学習も難易度が増してきます。つまり成長するに従って二次的な問題が生じ、成人後の緘黙は社会的機能に大きな悪影響を及ぼしかねないのです。
場面緘黙症が悪化する場合もある
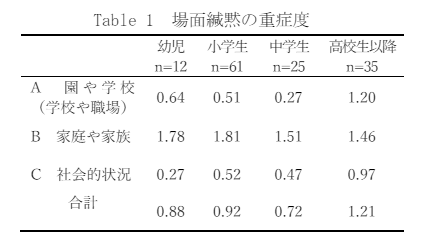
緘黙の中核症状は「言葉を発しない」ことですが、悪化した場合はさらに深刻な状態に進むことがあります。
幼児期は話さなくても「うなずく」「一緒に遊ぶ」などのことはできる場合が多いのですが、酷くなると動作的表現もしなくなり、表情も乏しく、動きも鈍くなる時があります。
成人後における悪影響は、かなり心配な状況になりかねません。
上のデータでも、高校生以降の重症度が深刻な状況であることが伺えます。多くの専門家、経験者、支援者は、早期の治療介入を進めています。
出典・参考:場面緘黙Q&A 症状・原因・治療法について | NHK ハートネット,Q71:場面緘黙症には治療が必要ですか?
実際の治療例
それでは、実際に行われている治療について見ていきましょう。
行動療法的アプローチ
現在日本で最も効果的とされているのは、行動療法的アプローチです。
行動療法とは、当面している問題を習慣的な行動として理解し、生活に適応するための行動を学習することで改善を目指す方法です。
代表的な技法に「シェーピング法」といって、目標となる行動をスモールステップに分けて、簡単なものから取り組んでいく方法があります。シャボン玉や口笛などの口を動かす遊びから始めたり、しりとりなどの音声を発しやすい遊びから始めたりします。
同様な方法に「段階的エクスポージャー法」があります。この方法は、チャレンジの要素を人・場所・活動の3つとし、1回につき1つだけ要素を変えていくというステップを踏みます。
どちらも「オペラント条件づけ」 ※ の理論に基づいていて、刺激を強めるものとして報酬を用いるトークンエコノミー法を組み合わせると効果が高まります。子供の場合、トークン(引き換えとなるご褒美)にシールやスタンプを用いて成果を視覚化します。お菓子を与える時もあります。
学習パターン。ソーンダイクやスキナーの研究による。
最終段階としてフェイディングを目指します。フェイディングとは、fade(色あせる、退くと言う英語)していくということで、当事者が独り立ちできるよう、徐々に指導者が手を引き、自律的にできるようにすることです。
出典・参考:軽度精神遅滞児 の 選択性緘黙反応への行動療法的アプローチ
認知療法的アプローチ
行動療法に認知療法を組み合わせることもあります。
行動による変化を当事者が自分で認知し、それを整理したり評価したりして思考を前向きにすることを目指します。
その他の治療法
この他に、適度な運動を組み合わせる身体からのアプローチがとれらることもあります。
必要に応じて社会生活に必要なスキルを学ぶソーシャルスキルトレーニングも行われます。
海外には投薬法もありますが、日本ではほとんど行われません。
出典・参考:6 様々なアプローチ/7 認知行動療法
場面緘黙症の相談窓口
もし、お子さんが場面緘黙症かも?と感じた場合、まず担任の先生やスクールカウンセラー、かかりつけの小児科医への相談をお勧めします。地域の子どもセンターや保健所、児童相談所も窓口になります。
最寄りの保健所や保健センターを下記から調べることもできます。
場面緘黙症の子供は、自分からは症状を説明できない場合がほとんどです。より正確な診断をするために、窓口から専門の機関や医師を紹介してもらうこともよいでしょう。
診断の結果や治療の方針などは、場面緘黙が起きている学校や園にも共有してもらい、協力を得ることが大切です。
出典・参考:リーフレットなど | かんもくネット
場面緘黙症の名医
現在、場面緘黙症の診療や研究で高い評価を得ている専門医・専門家は限られていますが、以下のような医師・専門家が「名医」として知られています。
いずれも、発達障害や不安障害、場面緘黙症に対する知見が深く、臨床や支援の現場で信頼されています。
成田奈緒子 先生(小児科医・発達脳科学者/文教大学教育学部)
成田奈緒子先生は、脳の発達に着目した医療と教育の融合を目指す小児科医であり、発達脳科学者としても知られています。文教大学で教育者の育成にも携わりながら、場面緘黙症を含む発達障害のある子どもたちに向けた支援を提唱しています。
特に「生活リズムと脳の発達」に関する理論は多くの保護者や教育関係者から支持を受けており、緘黙に悩む家庭にとって心強い存在です。子どもの行動を「脳の状態」として理解する視点から、親や教師がとるべき関わり方をわかりやすく解説している点が特徴です。
本田秀夫 先生(精神科医・信州大学医学部 子どものこころの発達医学教室 教授)
本田秀夫先生は、信州大学医学部附属病院にて「子どものこころの発達医学教室」を主宰し、発達障害や不安障害を中心に診療・研究・啓発活動を行う精神科医です。場面緘黙症についても、ASDや社交不安症との関連から深く理解し、実践的な支援方法を数多く発信しています。
メディア出演や著書も多く、専門知識を一般の人にも分かりやすく伝える姿勢に定評があります。診断だけでなく、本人や家族が長期的に安心して生活できる支援の在り方を示すなど、総合的な視点からのアプローチが魅力です。
菅原ますみ 先生(臨床心理士・カウンセラー)
菅原ますみ先生は、長年にわたり場面緘黙症の支援に携わってきた臨床心理士であり、実践に基づいたカウンセリングや講演活動を精力的に行っています。特定の病院に勤務しているのではなく、個人で活動している人です。
特に、保護者や教育関係者に向けた具体的な関わり方の指導に定評があり、「話せない子ども」にどう寄り添い、成長を見守るべきかを伝え続けています。書籍や記事では、家庭や学校でできる工夫や、症状を無理に改善しようとしない姿勢の大切さを強調しており、多くの家庭に勇気を与えています。理論と実践のバランスが取れた支援者です。
柴田愛子 先生(保育士・りんごの木こどもクラブ代表)
柴田愛子先生は、医師ではありませんが子ども中心の保育を実践する「りんごの木こどもクラブ」の創設者であり、保育士として長年にわたり子どもたちの心に寄り添ってきました。場面緘黙症の子どもにも深い理解を示し、「話せないのは困っているサイン」であることを、保育や育児の現場で具体的に伝えています。
子どもの個性を尊重しながら、自ら話したくなる環境をつくることの大切さを語り続けており、多くの保護者や支援者に支持されています。専門用語に頼らない、あたたかく実践的なアプローチが魅力です。
場面緘黙症の子どもにやってはいけないことは?
場面緘黙症の子どもは「話せない」のではなく「話したくても話せない」状態にあります。そのため、周囲の対応次第で不安が強まったり、逆に安心感が育まれたりと、影響が大きく変わるのです。そして、無理に話させようとしたり、周囲の前で指摘したりすることは避けるべきです。
ここでは、特にやってはいけない対応について解説します。
無理に話させようとすること
場面緘黙症の子どもに「ほら、挨拶して」「ちゃんと返事しなさい」と促すのは逆効果です。本人は「できない自分」を強く意識してしまい、失敗体験が積み重なることでさらに不安が増してしまいます。
場面緘黙は甘えや怠けではなく、強い緊張や恐怖からくる症状です。まずは安心できる環境をつくることが第一歩です。無理やり言葉を引き出すのではなく、子どもの気持ちを尊重し、少しずつ自然に声が出るようにサポートすることが大切です。
「おとなしい子」と決めつけること
場面緘黙症の子どもを「ただ内気なだけ」「恥ずかしがり屋だから」と決めつけてしまうと、支援のタイミングを逃してしまいます。周囲が理解せずに放置すると、子どもは「誰も分かってくれない」という孤立感を深め、自己肯定感が下がってしまうこともあります。
表情や仕草、行動の変化に注目し、ただの性格の問題ではなく「話せないことに苦しんでいる可能性」があることを理解しましょう。早めに専門家や学校と連携することが重要です。
他の子と比較すること
「同い年の子はちゃんと話せているのに」「弟は挨拶できるのに」など、周囲と比べてしまう言葉は避けましょう。比較されることで子どもは自信を失い、ますます緘黙が悪化することがあります。
また、本人の前で「この子は全然話せない」といった発言をするのも禁物です。子どものペースを尊重し、「できたこと」「頑張ったこと」を認める関わり方を意識することが大切です。他人との比較ではなく、その子自身の小さな成長を一緒に喜ぶことが、安心感につながります。
場面緘黙症に関してよくある疑問
ここまで場面緘黙症の概要を解説してきました。ここでは場面緘黙症に関してよくある質問にお答えしていきましょう。
場面緘黙症の診断テストやチェックリストはある?
現在日本では、医療的診断の基準にDSMを使っています。
| リスト名 | 目的 | 特徴 |
|---|---|---|
| 場面緘黙質問票(SMQ:Selective Mutism Questionnare) | 発話できる範囲や程度を測定する。 | 保護者への質問形式で、国際版のRタイプと日本版のJタイプがある。 |
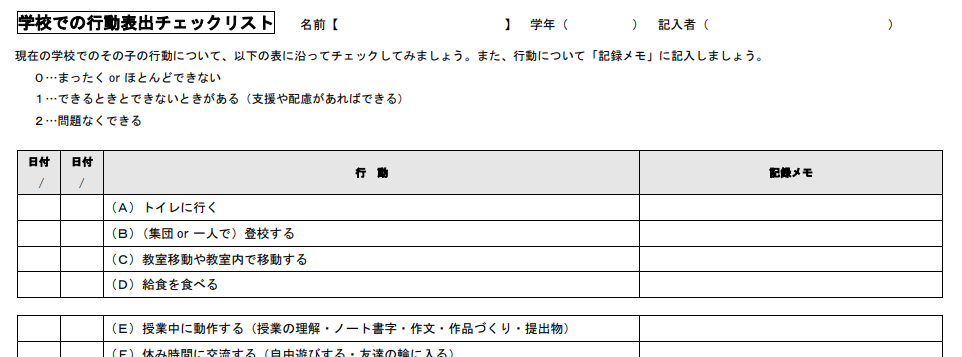
| 学校での行動表出チェックリスト | 学校・園での状態を把握し、支援や配慮を検討して支援計画の資料とする。 | 「対応・配慮・目標の具体例やヒント」も掲載されている。 |
| 学校場面別行動チェックシート(教師記入用) | 学校での状態をより詳しく把握する。 | 教師が記入する。 |
| どきどき不安きんちょう度チェックシート | 段階的治療を行う時の資料とする。 | 本人が記入する。 |
DSMとは、Dignostic(診断)and Statistical(統計)Manual(マニュアル) of Mental Disorders(精神疾患の)の頭文字で、アメリカ精神学会が発行しています。精神疾患の基本的な定義や診断基準として世界に知られています。定期的に改訂を重ねており、現在は第5版である DSM-5が使用されています。
出典・参考:DSM-5 – Wikipedia
DSMを基に、実際に医療機関や特別支援教育機関などで使われている代表的なチェックリストには次のようなものがあります。

場面緘黙症は障害の一種?
場面緘黙症は、発達障害の1つです。情緒障害に分類され、学校教育では特別支援教育の対象となります。
同じく発達障害に分類される自閉スペクトラム症※と似たような症状を示す事がありますが、異なる疾患です。しかし場面緘黙症の子供のうち、かなり多くの子供が自閉スペクトラム症を併発しているという医学的な報告もあります。また他の発達障害の二次的な症状として場面緘黙が現れることもあります。
出典・参考:場面緘黙のアセスメントについて
※ 自閉スペクトラム症についてはこちらの記事をご覧ください。
>>発達障害とは?診断方法や対応と教育現場の現状も紹介
場面緘黙症の子は頭いい・天才といわれるのは本当?
2024年以降の研究報告では、場面緘黙症の子どもと知能の高低との直接的な関連は明確に示されていません。ただし、緘黙症のメカニズムはまだ完全には解明されておらず、診断や治療も主に「発話が難しい状態」をもとにしています。
そのため、場面緘黙の子どもは言葉での反応が少ないため、「沈思黙考型」「頭がよくて冷静な子」と見なされることが多く、その結果として「天才」や「優秀」などと評価されるケースがあります。しかし、言葉が少なく見えても「話せない」状態にあるため、実際には周囲の期待に応えられず、孤立感や劣等感を抱きやすい子どももいることが、2024〜2025年の研究で報告されています。
2024〜2025年の研究では、場面緘黙の子どもが「刺激に敏感」で、それが「天才肌」や「優秀な子」と見なされることが多く、その結果として十分な支援が遅れるリスクがあると指摘されています。
2024年以降の研究者は、場面緘黙の子どもに対して「話せない」「表情が乏しい」という特徴を踏まえて、周囲の誤解や支援の遅れを防ぐために、より具体的な支援や理解を進めることを呼びかけています。
場面緘黙症は何歳から発症する?
現在の報告では、場面緘黙症は2〜5歳が最も多く発症する時期とされており、この年齢は「家庭では話せるのに、保育園や幼稚園などの集団生活で話せなくなる」ケースが目立つ時期です。保育園や学校に入ったあたりで症状が「発見」されることが多いので、発症よりも「診断」が遅れがちになる点が特徴です。
一方で、小学校や中学校の年齢でも、環境の変化や人間関係の変化などをきっかけに発症・発見されるケースもあり、2〜8歳がすべてというわけではなく、低年齢〜学童期全体にわたる傾向と整理されています。
症状が10歳を過ぎても続き、改善が見られない場合は慢性化しやすく、社会不安やうつ病を併発するリスクが高まることが指摘されています。そのため、2〜5歳の発見時期に早期に医療・教育機関に相談し、認知行動療法などの支援を検討することが重要 とされています。
場面緘黙症はずるい?
場面緘黙症の子どもに対して、「家庭では話すのに学校では話さないなんてずるい」と誤解されることがあります。しかし、これは本人の意思で黙っているのではなく、不安や緊張が強くなる特定の場面で「話したくても話せない」状態にあるからです。
緘黙は不安症の一種であり、意図的な無視やわがままではありません。周囲が誤解せずに、安心して話せる環境を整えることが、回復への第一歩になります。理解と共感が何よりも重要です。
場面緘黙症とSDGs
「誰一人取り残されない」を理念とするSDGsは、場面緘黙症について正しく理解したり支援したりすることと深くかかわります。では最後に、場面緘黙症とSDGsとの関連を解説します。
場面緘黙症が学校や園で発症していることが多いことを考えると、17あるSDGs目標のうち、最も関連が深いSDGs目標のうち目標4「質の高い教育をみんなに」です。
SDGs目標4「質の高い教育をみんなに」との関連
目標4には10のターゲットがあり、その2番目には幼児と就学前後の教育の充実が挙げられています。まさに場面緘黙症発症が最も多い時期です。
この時期に、正しい理解に裏付けされた、当事者と保護者と医療・教育現場との共通理解・連携支援は、場面緘黙症の早期発見・治療に直結し、さらにその後の「質の高い教育」を受けられるチャンスを広げることに繋がります。
そしてその理解と支援を広げることは、SDGs目標3「すべての人に健康と福祉を」の達成にも貢献します。
まとめ
今回は、場面緘黙症について、理由・原因や治療法を解説し、よくある疑問にもお答えしてきました。
近年の研究成果から「親のせい」などの誤解が解消に向かい、当事者や家族に寄り添ったきめ細やかなステップの治療法が取られているのもとても嬉しいことです。
中学生の時、クラスに場面緘黙症の女子がいました。
家ではかなり明るく話すと聞き、ただ不思議に思っていました。幸いいじめられたり表立って悪口を言ったりする友だちもいませんでしたが、「話せるはずなのに・・・」という気持ちを持っていた人は何人もいました。
大人になってからは会社員になり、よく話していたと聞きました。しかし、場面緘黙症についてもっと深く理解していたら本人の気持ちに寄り添えたはず、という思いが今でも残ります。
場面緘黙症について理解を深めていくことは、「誰一人取り残されない」社会への大きな一歩になると言えます。この記事がその一助になれば幸いです。
<参考資料・文献>
家では話せても学校ではだんまり…… しゃべりたくてもしゃべれない「場面緘黙」(社会福祉法人恩賜財団済生会)
場面緘黙症とは(日本場面緘黙研究会)
かんもくネット
Ⅱ. 分担研究報告 場面緘黙症の実態把握と支援のための調査研究 中村 和彦(厚生労働省データベース)
軽度精神遅滞児 の 選択性緘黙反応への行動療法的アプローチ
Jerome Kagan – Wikipedia
場面緘黙Q&A 症状・原因・治療法について | NHK ハートネット
Q71:場面緘黙症には治療が必要ですか?
軽度精神遅滞児 の 選択性緘黙反応への行動療法的アプローチ
6 様々なアプローチ/7 認知行動療法
リーフレットなど | かんもくネット
前項精神保健福祉センター一覧
保健所管轄区域案内
DSM-5 – Wikipedia
資料・チェックリスト | かんもくネット
発達障害とは?診断方法や対応と教育現場の現状も紹介
場面緘黙のアセスメントについて
場面緘黙のアセスメントについて:角田圭子(日本保健医療行動学会年報Vol.27;2012.6)
アセスメントにおける場面緘黙の影響:日高茂暢(九州生活福祉支援研究会論文14巻2号;2021.3)
子供の心理臨床(臨床心理学体系20):安香宏他編集(金子書房)
SDGs:蟹江憲史(中公新書)
この記事を書いた人
くりきんとん ライター
教師・介護士を経た、古希間近のバァちゃん新米ライターです。大好きなのはお酒と旅。いくつになっても視野を広めていきたいです。
教師・介護士を経た、古希間近のバァちゃん新米ライターです。大好きなのはお酒と旅。いくつになっても視野を広めていきたいです。








